Hai mai notato che certe emozioni si fanno sentire nel corpo prima ancora che nella testa? Lo «stomaco chiuso» di chi ha paura, il «peso sulle spalle» di chi è sopraffatto, il «nodo in gola» di chi non riesce a dire qualcosa: la lingua italiana ha decine di espressioni che descrivono dolori del corpo legati a stati emotivi. E non a caso.
La psicosomatica — la disciplina che studia il legame tra mente e corpo — ha dimostrato che molti dolori cronici hanno una componente emotiva: ansia, stress prolungato, conflitti irrisolti, rabbia repressa attivano lo stesso sistema nervoso che regola muscoli, organi e percezione del dolore. Risultato: l’emozione «si scarica» sul corpo.
In questo articolo trovi una guida ai 10 dolori del corpo più comuni e ai sentimenti a cui sono spesso associati, secondo la letteratura psicosomatica. Importante: non è una diagnosi e nessuna lista sostituisce il parere di un medico. È piuttosto una mappa «conversazionale» tra il tuo corpo e la tua testa — uno strumento per ascoltarti meglio.
Come fa un’emozione a diventare dolore?
Quando provi un’emozione intensa — ansia, paura, tristezza, rabbia — il cervello attiva il sistema nervoso simpatico, quello del «combatti o fuggi». Vengono rilasciati cortisolo e adrenalina, due ormoni che:
- Tendono i muscoli (soprattutto collo, spalle, mascella, lombi)
- Accelerano il battito e la respirazione
- Riducono l’afflusso di sangue allo stomaco e all’intestino (compromettendo la digestione)
- Abbassano la soglia di percezione del dolore
Se l’emozione è breve, il corpo si rilassa e tutto torna a posto. Se l’emozione si cronicizza — come succede con stress quotidiano, ansia generalizzata, conflitti familiari o lavorativi — quei muscoli restano contratti per settimane o mesi. Da lì nascono i dolori «senza causa apparente»: il medico non trova nulla nelle radiografie, ma il dolore è realissimo.

1. Mal di testa: il peso del troppo da fare
Il mal di testa tensivo è il disturbo psicosomatico più diffuso. Non è la classica emicrania pulsante: è una sensazione di cerchio che stringe la fronte e le tempie, spesso al pomeriggio dopo una giornata pesante.
Sentimenti correlati:
- Sovraccarico mentale: troppe cose da pensare, troppe responsabilità
- Frustrazione repressa: emozioni non espresse che si traducono in tensione muscolare di fronte e occhi
- Iper-controllo: il bisogno di tenere tutto sotto controllo «contrae» letteralmente la testa
I muscoli del cuoio capelluto, delle tempie e del collo si tendono come una corda di violino. Risultato: dolore pulsante o costrittivo, peggiore in fine giornata.
2. Dolore al collo: ciò che non vogliamo «girare a guardare»
Il collo è la cerniera tra testa e corpo. Nella simbologia psicosomatica rappresenta la flessibilità mentale: la capacità di guardarsi attorno, di cambiare prospettiva, di accettare il nuovo.
Sentimenti correlati:
- Rigidità di pensiero: difficoltà ad accettare opinioni diverse o cambiamenti
- Cose che «non si vogliono vedere»: situazioni evitate (un problema in famiglia, sul lavoro)
- Tensione tra cuore e testa: quando «sento una cosa ma penso il contrario»
Chi guida con tensione, chi lavora 8 ore davanti al PC con il muscolo pectoralis minor accorciato, chi dorme male per troppo pensare: il collo paga per primo. Trapezio, sternocleidomastoideo e elevatore della scapola diventano duri come pietra.
3. Dolore alle spalle: il peso del mondo
Hai presente l’espressione «avere il mondo sulle spalle»? Non è solo metaforica.
Le spalle sono la zona dove più frequentemente si scaricano le tensioni di chi si sente sopraffatto dalle responsabilità: genitore single, caregiver di un parente malato, manager con scadenze, freelance senza orari.
Sentimenti correlati:
- Sovraresponsabilità: portare carichi (anche emotivi) di altre persone
- Senso del dovere ipertrofico: «devo, devo, devo»
- Bisogno di proteggere: famiglia, figli, partner
- Insicurezza nascosta: spalle alzate per istinto difensivo
Tipico l’addormentamento al mattino con dolore tra le scapole o con il trapezio «in fiamme».
4. Mal di schiena lombare: la mancanza di sostegno
La schiena bassa, secondo le interpretazioni psicosomatiche, è la zona del sostegno: economico, affettivo, sociale. Quando ci sentiamo «senza appoggi» spesso il corpo lo mostra qui.
Sentimenti correlati:
- Paure economiche: lavoro precario, mutuo, debiti, futuro incerto
- Solitudine emotiva: «mi devo arrangiare da solo»
- Senso di colpa: si abbassa lo sguardo, ci si curva
- Bisogno di flessibilità in un periodo che richiede «piegarsi»
Studi pubblicati su Spine e dalla Harvard Health hanno mostrato che persone con ansia o depressione hanno una probabilità doppia di sviluppare lombalgia cronica rispetto alla popolazione generale. Non significa che ogni mal di schiena sia psicologico, ma che la mente conta sempre.
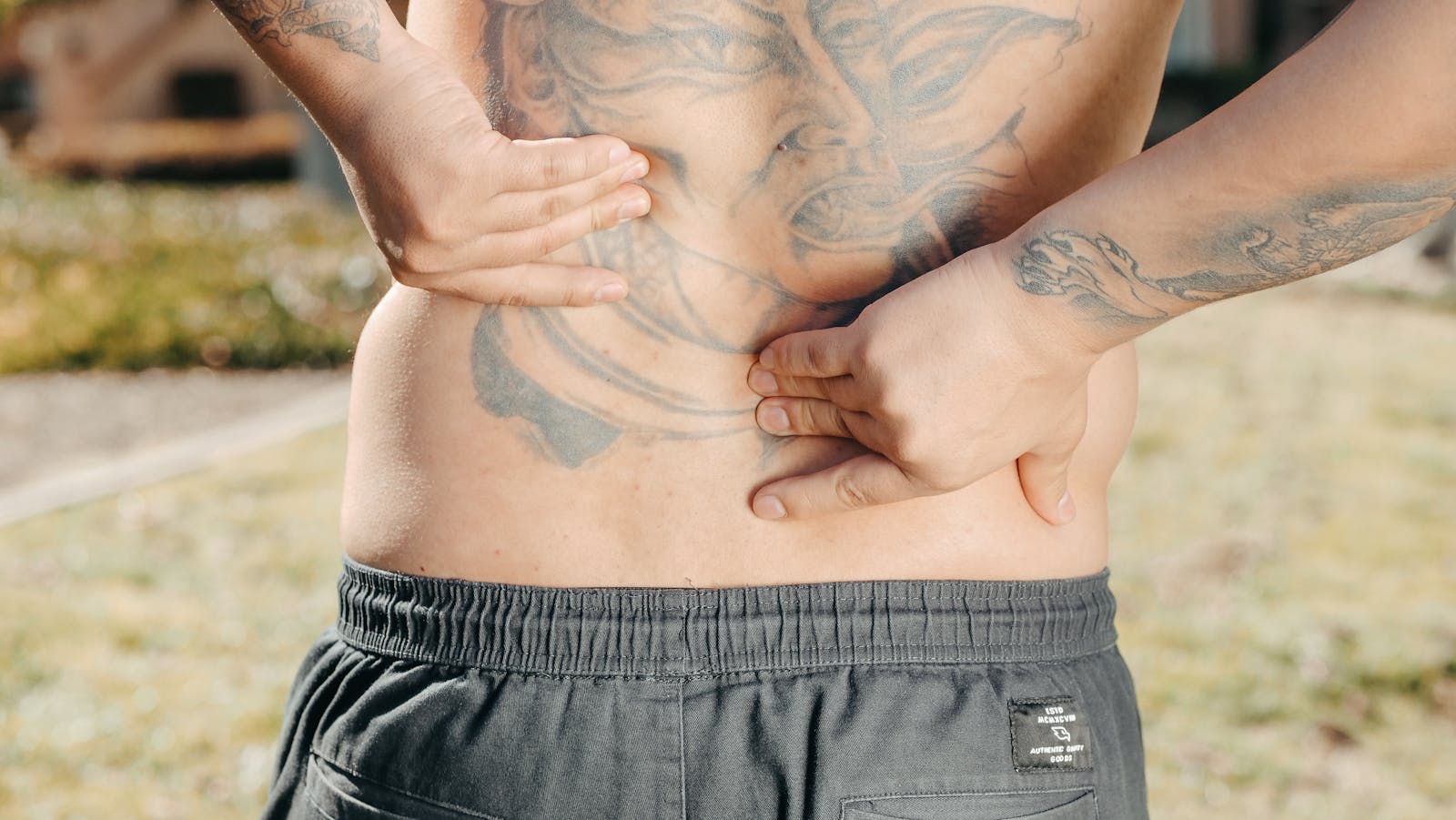
5. Mal di stomaco: ciò che non riusciamo a «digerire»
Lo stomaco è il primo organo a reagire all’emozione: prima di rendertene conto, è già «stretto» o «in subbuglio». Non per caso parliamo di «non digerire una cosa».
Sentimenti correlati:
- Ansia: prima di un esame, una decisione importante, un appuntamento
- Paura: di un esito (medico, lavorativo, relazionale)
- Eventi non «digeriti»: un torto subito, una notizia difficile
- Iper-controllo: persone che reprimono per perfezionismo
Tipici sintomi: bruciore allo stomaco, nausea, senso di pienezza anche a stomaco vuoto, dispepsia funzionale. Spesso esami gastroscopici e analisi sono normali, ma il sintomo persiste.
6. Dolore al petto: il cuore (anche metaforico) ferito
Il dolore al petto a origine emotiva è chiamato in medicina dolore toracico funzionale o, popolarmente, cardiomiopatia da stress (la «sindrome del cuore spezzato», takotsubo, è documentata clinicamente: dopo grandi shock emotivi il muscolo cardiaco si contorce davvero).
Sentimenti correlati:
- Dolore affettivo: lutto, abbandono, fine di una relazione
- Soppressione delle emozioni: chi «non si lamenta mai», chi «deve essere forte»
- Senso di rifiuto: ferite di amicizie/famiglia
- Ansia da panico: spesso si manifesta proprio con dolore precordiale
Importante: ogni dolore al petto, soprattutto se accompagnato da fiato corto, formicolio al braccio sinistro o sudorazione, va valutato in pronto soccorso. La psicosomatica si guarda DOPO aver escluso cause cardiache.
7. Mal di gola e raucedine: le parole non dette
La gola è il punto di passaggio della parola. Quando «non possiamo» o «non riusciamo» a dire qualcosa, spesso il corpo somatizza esattamente lì: raucedine, abbassamento della voce, sensazione di nodo.
Sentimenti correlati:
- Comunicazione bloccata: parole trattenute con un capo, un partner, un figlio
- Paura del giudizio: chi non si sente libero di esprimersi
- Verità taciute: per quieto vivere, per paura, per pudore
- Pianto trattenuto: le lacrime «spinte giù» gonfiano la gola
Cantanti, attori, insegnanti e venditori sono particolarmente esposti: la voce è il loro strumento e somatizzano lì.
8. Mal di pancia e colon irritabile: emozioni in pancia
L’intestino è il secondo cervello: contiene 100 milioni di neuroni e produce il 95% della serotonina del corpo (il neurotrasmettitore del buon umore). Per questo, ogni squilibrio emotivo si rifletta su pancia e digestione.
Sentimenti correlati:
- Ansia generalizzata: «mi sento sotto pressione costante»
- Emozioni represse: rabbia, dolore, paura non espresse
- Conflitti relazionali cronici: famiglia, coppia, lavoro
- Eventi traumatici irrisolti
La sindrome del colon irritabile (IBS) è uno dei disturbi psicosomatici più frequenti: gonfiore, dolore addominale, alvo alterno, senza alcuna anomalia anatomica all’esame.

9. Dolore alle gambe: la paura di andare avanti
Le gambe ci portano dove vogliamo andare. Quando ci sentiamo bloccati nella vita — lavoro che non amiamo, scelta da fare, paura del cambiamento — spesso le gambe diventano pesanti, doloranti, stanche senza motivo.
Sentimenti correlati:
- Paura del futuro: del cambio di città, di lavoro, di relazione
- Sensazione di stallo: «non so dove sto andando»
- Procrastinazione: rimandare decisioni importanti
- Stanchezza esistenziale: la classica «stanchezza che non passa»
Si manifesta tipicamente come gambe «di piombo», crampi notturni, sindrome delle gambe senza riposo. Spesso esami vascolari e neurologici sono normali.
10. Mascella e bruxismo: la rabbia trattenuta
La mascella è il muscolo della rabbia: stringere i denti è il riflesso istintivo davanti a una frustrazione. Chi «non può» arrabbiarsi finisce per stringere i denti durante la notte (bruxismo) o quando guida.
Sentimenti correlati:
- Rabbia repressa: per educazione, paura, abitudine
- Frustrazione cronica: lavoro insoddisfacente, partner che non ascolta
- Ipercontrollo: serrare la mascella per non lasciar uscire nulla di «sbagliato»
- Ansia performativa: la sera, prima di dormire, i pensieri «mordono»
Il bruxismo notturno usura denti e articolazione temporomandibolare, scatena emicranie mattutine, dolore all’orecchio. Spesso si scopre solo perché il dentista vede l’usura dello smalto.
Quando il dolore parla, cosa puoi fare?
Riconoscere il legame mente-corpo non significa «è solo nella tua testa»: il dolore psicosomatico è fisicamente reale. Le strategie che funzionano (e che la ricerca conferma) sono:
- Diario delle emozioni: per 2-3 settimane annota quando appare il dolore e cosa stai vivendo. Cerca correlazioni.
- Movimento regolare: yoga, stretching, camminata 30 min/die abbassano cortisolo e tensione muscolare.
- Respirazione diaframmatica: 5 minuti, 3 volte al giorno. Scientificamente efficace su tensione e ansia.
- Sonno regolare: dormire poco aumenta la percezione del dolore del 30-50%.
- Parlare con qualcuno: amico fidato, terapeuta, gruppo. Le emozioni espresse non si somatizzano.
- Psicoterapia cognitivo-comportamentale (CBT) o mindfulness-based stress reduction (MBSR): due approcci con efficacia documentata sui dolori cronici, anche fisici.
E poi, sempre: medico di base prima di tutto. Un dolore va sempre indagato per escludere cause organiche. Solo dopo si può cominciare a guardare la componente emotiva.
Domande frequenti
Tutti i dolori del corpo hanno una causa emotiva?
No. La maggior parte dei dolori ha cause fisiche (postura, traumi, infiammazioni, patologie). La psicosomatica entra in gioco quando il dolore è cronico (oltre 3 mesi), ricorrente, o quando gli esami medici non trovano una causa chiara. Anche in quei casi, è raro che la componente sia solo emotiva: di solito è un mix.
Come distinguere un dolore «da emozione» da uno fisico?
Indizi che il dolore ha una componente emotiva: peggiora con lo stress, migliora in vacanza, è migrante (oggi qui, domani là), si accompagna a stanchezza/ansia/insonnia, gli esami mediche sono negativi. Ma solo un medico può confermarlo.
La psicoterapia funziona davvero sui dolori fisici?
Sì, in molti casi. Numerose meta-analisi (es. Cochrane Review 2020 sulla CBT per il dolore cronico) mostrano riduzioni del 20-40% del dolore percepito e della disabilità. Funziona soprattutto in combinazione con cure mediche tradizionali, non al loro posto.
Posso curare un dolore psicosomatico senza farmaci?
In molti casi sì, con tecniche non farmacologiche: psicoterapia, mindfulness, yoga, respirazione, esercizio fisico. In altri casi è utile aggiungere temporaneamente un farmaco (antinfiammatorio, miorilassante, ansiolitico) per spezzare il circolo dolore→ansia→dolore. Decidi con il tuo medico.
Esistono persone «più psicosomatiche» di altre?
Sì. Tendenzialmente sono più predisposte le persone con: alessitimia (difficoltà a riconoscere e nominare le emozioni), tratti perfezionistici, storia di traumi non elaborati, scarso sostegno sociale. La buona notizia: si può lavorare su tutti questi aspetti.
In sintesi
Il corpo non mente: è il primo a sapere come stiamo davvero, spesso prima che noi stessi ce ne rendiamo conto. Ascoltarlo non è esoterismo, è buon senso supportato dalla scienza moderna. Riconoscere che un mal di testa di mercoledì, una rigidità al collo che non passa, un mal di pancia di stomaco al lunedì possano essere lettere che la nostra parte emotiva ci scrive, è il primo passo per stare meglio.
Non significa colpevolizzarsi («mi creo i problemi da solo»), ma aprire un canale di comunicazione tra ciò che senti e ciò che pensi. Spesso, quando l’emozione viene riconosciuta e accolta, il corpo smette di urlare.
E ricorda: per ogni dolore importante, persistente o nuovo, il primo interlocutore è sempre il medico. La psicosomatica è un complemento, non un sostituto. 🩺

